12+:在大肠癌的早期检测中鉴定跨人群的微生物标志物
肠道菌群与结直肠癌 (CRC) 之间的关联已被广泛研究。然而,用于多个人群的早期诊断标记仍然难以捉摸。本研究对1056例粪便样本进行了综合分析,以确定与CRC相关的微生物作为早期检测CRC的标志物。

1. meta-analysis
对来自4项研究的16s rRNA测序进行分析,评估随着CRC进展(无疾病-腺瘤-结直肠癌)肠道微生物的变化,并鉴定出针对腺瘤的为微生物标志物。

2. 构建腺瘤微生物模型
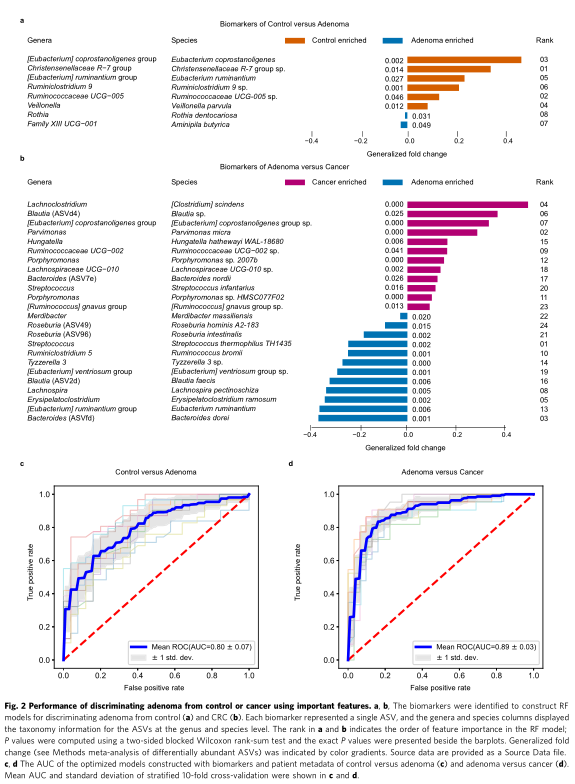
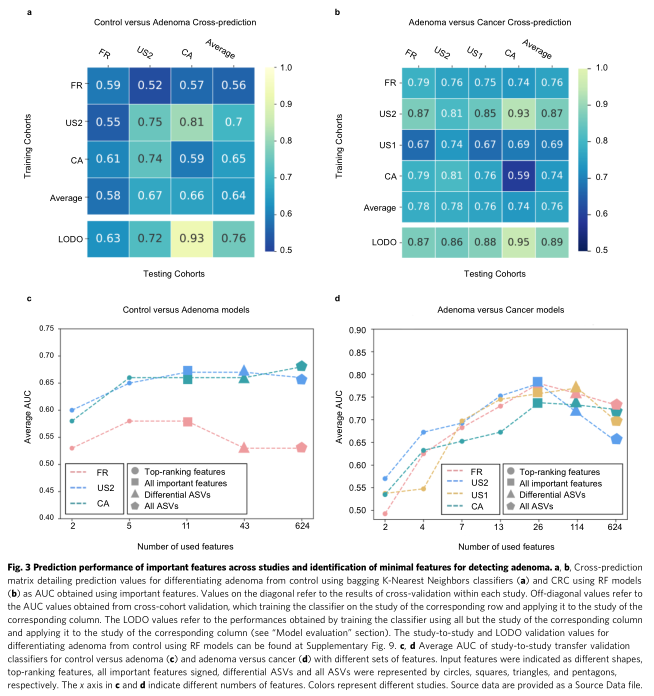
除了使用差异ASV作为关键指标,模型构建中还包括α多样性指数(Shannon指数,Simpson指数和Observed ASV)以及三个患者临床指标(年龄,性别和体重指数(BMI))。最终构建了包括八个差异性ASV(作为生物标记物)以及年龄,性别和BMI为核心的模型,可区分对照对象与腺瘤患者(准确度:0.73,敏感性:0.82,特异性:0.62,精度:0.73,F1得分:0.77)。其中,用ASV区分腺瘤和癌症的RF模型达到了0.89的AUC(精度:0.80,灵敏度:0.66,特异性:0.90,精度:0.83和F1得分:0.72)。
3. 构建微生物群共发生网络并进行聚类分析
使用SparCC算法构建差异ASV共发生网络。
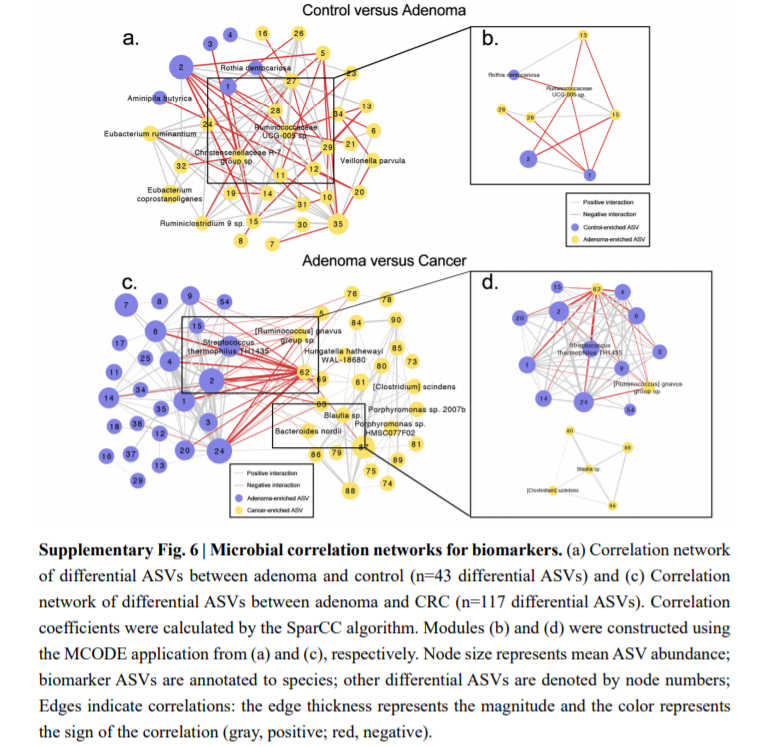
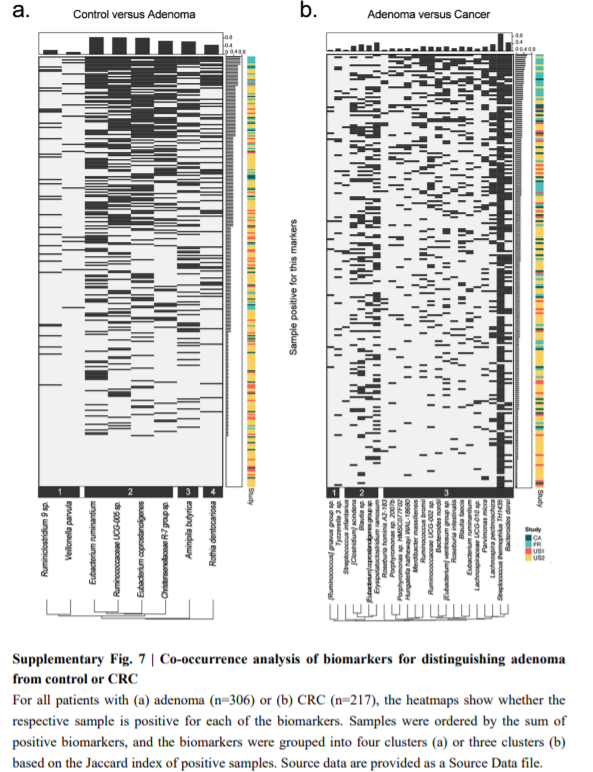
分析并比较了腺瘤和对照组中生物标志物的模式,将它们进一步组装成具有不同分类学组成的四个簇。这些簇与患者的年龄,性别和BMI等特征没有紧密联系。此外,还探讨了CRC患者肠道菌群在24种生物标记物组中的共发生网络,并产生了三个簇。聚类1的细小螺旋藻科物种被分配的ASV最少,而聚类2在分类学上是异质的,在CRC个体中患病率较高。

4. 结肠癌、腺瘤分类模型的验证
结果表明,微生物来源的生物标志物组在检测大肠腺瘤方面优于FIT,并且它们的组合可以提高非侵入性腺瘤诊断的准确性。
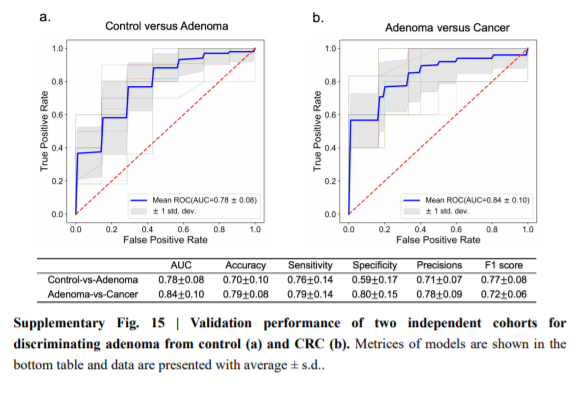
5. 在独立队列中验证结直肠腺瘤标志物
本研究纳入了另外两个来自美国(验证组1)和中国(验证组2)的独立队列。验证队列1由70名对照和102例腺瘤患者组成,而验证队列2中有57例腺瘤患者和52例CRC患者。
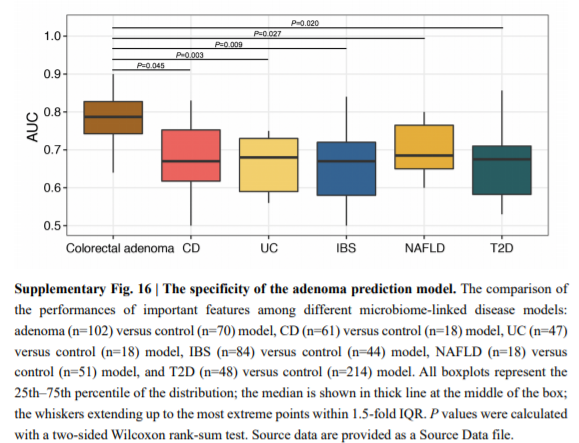
6. 大肠腺瘤预测模型的特异性验证
提高标志物的特异性可以减少临床诊断中的假阳性,因此有必要进一步评估腺瘤标志物的特异性,在此分析中,考虑了5种非CRC疾病,包括克罗恩病(CD),溃疡性结肠炎(UC),肠易激综合征(IBS),非酒精性脂肪肝疾病(NAFLD)和2型糖尿病(T2D)。 非CRC疾病模型的AUC值明显低于独立腺瘤模型的AUC值。
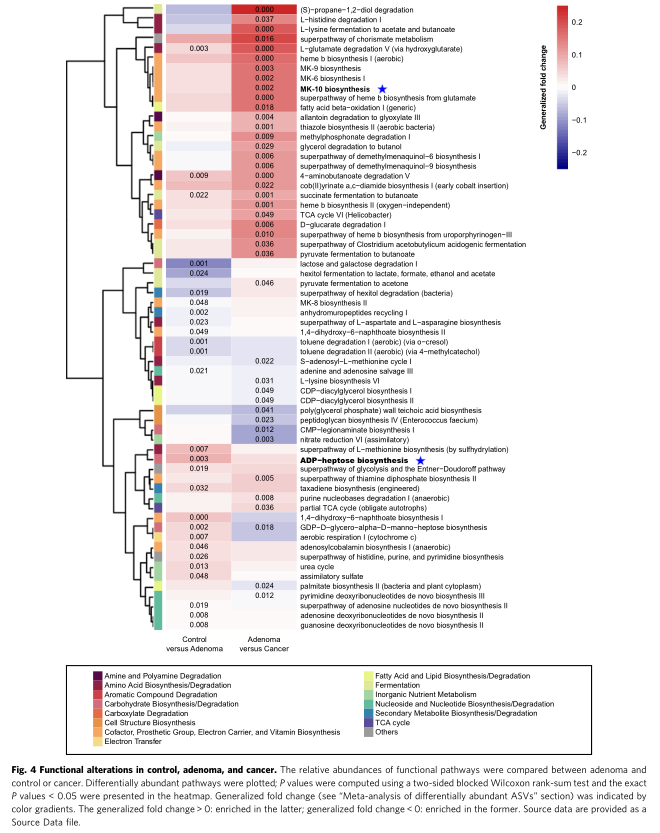
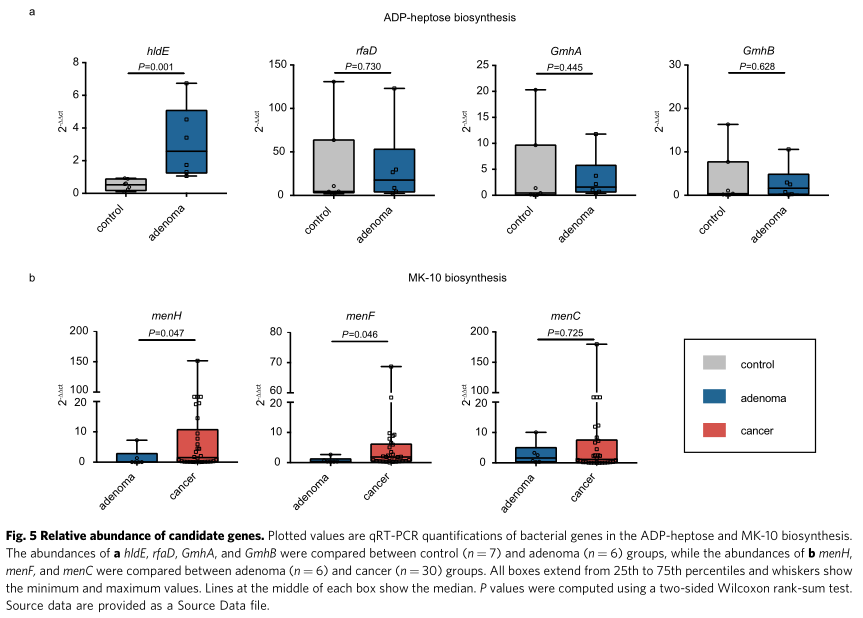
7. 大肠腺瘤的微生物功能改变分析
在腺瘤和对照之间的比较中,腺瘤中富含碳水化合物的生物合成途径(例如,ADP-庚糖生物合成),无机营养代谢以及核苷和核苷酸的生物合成,而芳香化合物降解的途径和次级代谢产物的生物合成则更为丰富。腺瘤样本减少。比较腺瘤和CRC,辅助因子,辅基,电子载体,维生素生物合成(例如MK-10生物合成)以及氨基酸降解和发酵的途径富含癌症。另一方面,腺瘤的细胞结构生物合成以及脂肪酸和脂质的生物合成/降解途径减少。